| Com'è fatto il ginocchio? Il ginocchio è l'articolazione più complessa del nostro corpo e consiste nelle articolazioni femoro-tibiali ( interna ed esterna - tra femore e tibia) e nella femoro-rotulea, tutte rivestite da cartilagine. |
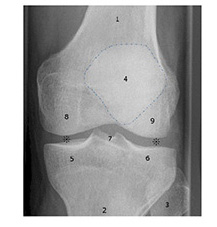
| Radiografia del ginocchio 1_Femore 2_Tibia 3_Perone 4_Rotula 5_Piatto tibiale mediale / interno |
6_Piatto tibiale laterale / esterno 7_Eminentia intercondiloidea 8_Condilo femorale mediale CFM 9_Condilo femorale laterale CFL *_Rime articolari femoro-tibiali |

Nelle rime femoro-tibiali si trovano due semilune di fibrocartilagine, i menischi, che ammortizzano e distribuiscono i carichi e che neutralizzano le incongruenze articolari. Il movimento coordinato del ginocchio viene garantito dalla guida dell'apparato legamentoso. Esternamente abbiamo i legamenti collaterali mediale e laterale ( LCM e LCL ) e al centro del ginocchio si trovano i due legamenti crociati anteriore e posteriore ( LCA e LCP ). Anteriormente, la rotula e il tendine rotuleo fanno parte dell'importante apparato estensore del ginocchio e posteriormente sono situati vari tendini flessori e il principale fascio vscolo-nervoso. |
 |
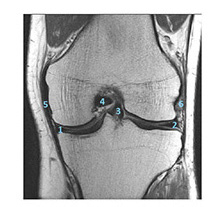
| Risonanza magnetica del ginocchio 1_Menisco mediale 2_Menisco laterale 3_LCA 4_LCP 5_LCM 6_LCL |

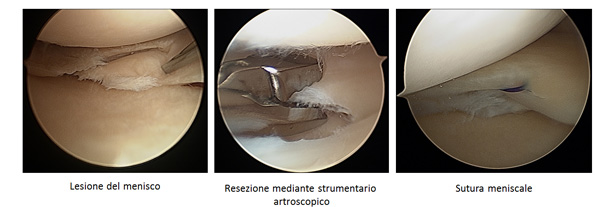
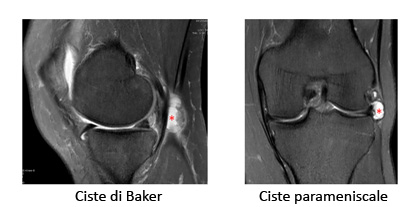
| Menischi e la loro lesione I menischi sono delle strutture fondamentali per il nostro ginocchio. La loro funzione è di ammortizzare e di distribuire il carico dai condili femorali (tondi) alla tibia ( superficie piatta, "piatto tibiale") e ottimizzano la congruenza articolare. I menischi sono fatti di fibrocartilagine, sono solo parzialmente vascolarizzati e adattano la loro forma alle esigenze dell'articolazione. La lesione meniscale rappresenta una delle patologie più frequenti del ginocchio. Mentre la causa nel paziente giovane è spesso un trauma distorsivo sportivo ( calcio, basket, sci… ), nel paziente meno giovane è sufficiente un trauma minore (alzarsi da una sedia,…) per fissurare un menisco quando, per degenerazione naturale, esso non è più molto resistente alle sollecitazioni. Maggiormente interessato è il menisco interno (mediale), meno frequentemente quello esterno (laterale). All'improvviso si avverte un dolore vivo in corrispondenza di una rima articolare e il ginocchio può essere addirittura bloccato e tumefatto. Di seguito il dolore compare sotto carico e scendendo le scale e talvolta non regredisce nemmeno con il riposo o di notte. Nei pazienti di età avanzata la sintomatologia può avere un decorso graduale anche senza trauma iniziale, specialmente quando il ginocchio è già segnato dall'artrosi. Se il ginocchio doloroso non risponde alla terapia antiinfiammatoria e se persiste un blocco articolare, è indicato l'intervento artroscopico: |
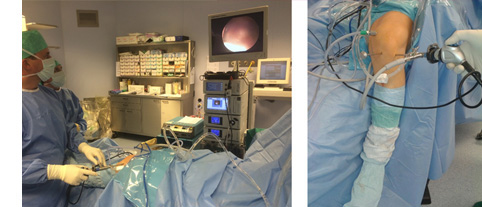
mediante 2 incisioni minore di 1 cm e con l’uso di un sistema di acquisizione di immagine (videocamera sterile) si esplora l’intera articolazione per confermare la diagnosi ed eventualmente rilevare ulteriori patologie endo-articolari che richiedono un adeguato trattamento. Una volta visualizzata la parte meniscale lesa, essa viene bonificata con strumenti dedicati o suturata in casi particolari di pazienti giovani. |
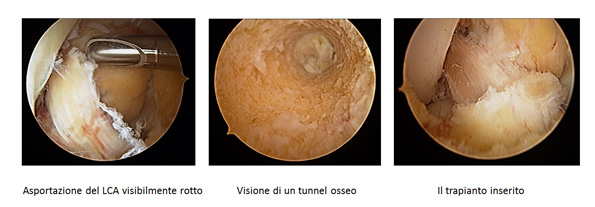
Lesione / Rottura Legamento Crociato |
Il Dolore Rotuleo |
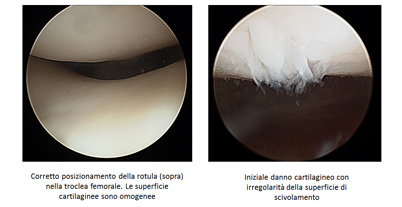
Un ginocchio valgo (a "X"), vizi torsionali, uno scarso sviluppo osseo locale, una muscolatura insufficiente o esiti di lussazioni di rotula, possono essere cause di questo disturbo frequente, di cui la cura primaria si trova nella rieducazione fisioterapica della muscolatura specialmente estensore dell'arto inferiore. Esercizi muscolari fatti adeguatamente possono migliorare il movimento e la stabilità della rotula nel suo binario, la troclea femorale. |
esistono gesti minori che riguardano i tessuti molli come il lateral release e plastiche muscolo-tendinee; osteotomie correttive come la trasposizione dell'apofisi tibiale anteriore ( ATA ) o osteotomie assiali dell'arto; nei casi più gravi e isolati di artrosi è indicata la protesi femoro-rotulea. |
IIl Ginocchio Varo / Valgo |
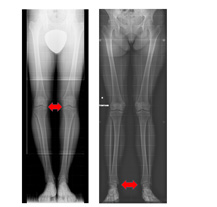
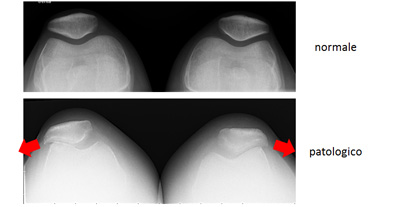
Frequentemente si tratta di un fatto evolutivo, ma può dipendere anche da esiti traumatici, instabilità legamentose, patologie ossee locali. Questa alterazione dell'allineamento degli arti inferiori comporta un'alterata trasmissione del carico dal femore sulla tibia – l'asse meccanico non attraversa più il centro del ginocchio, ma internamente nel varo o esternamente nel valgo - e aumenta la pressione su menisco e cartilagine nel rispettivo comparto. |
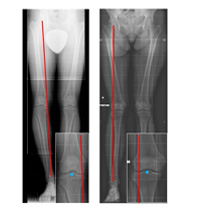
Inizialmente il nostro organismo può perdonare dismetrie minime, ma esistono alcuni fattori che hanno un impatto molto negativo sulla sopravvivenza del ginocchio: età, sovrappeso, lavoro o attività pesanti, malattie articolari, traumi e soprattutto l'associazione della deformità a difetti di altre strutture endoarticolari: lesione LCA, lesione meniscale o lesione cartilaginea. Il dolore, inizialmente solo sotto carico, compare nelle fasi avanzate anche a riposo e crea al paziente un'importante limitazione funzionale persino nelle attività normali della vita quotidiana. Gli accertamenti radiografici standard devono comprendere una teleradiografia sotto carico, che permette di misurare l'angolo della deviazione assiale e possono essere arricchiti da una RMN del ginocchio per valutare eventuali patologie intra-articolari associate |
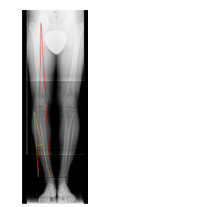
Deviazioni assiali minime possono essere controllate con fisioterapia e ginnastica posturale, plantari asimmetrici e con un adeguamento delle attività fisiche, ma quando il disallineamento e maggiore o nel peggior caso associato a altre patologie articolari del ginocchio ( lesioni meniscali, instabilità o un moderato danno cartilagineo avviato ) si deve ricorrere alle cure chirurgiche: Con osteotomia si intende un'interruzione intenzionata ( ovviamente chirurgica ) di un segmento osseo, il quale viene subito fissato come una vera frattura con placche o viti, con la possibilità di modificarne la sua posizione, la sua lunghezza, la sua rotazione o la sua asse. Nel caso di un ginocchio varo si esegue un osteotomia obliqua, sotto controlli radiografici, nella parte alta della tibia e in base alle misurazioni preoperatorie su radiografia questo taglio viene aperto a cuneo e successivamente stabilizzato con i mezzi di sintesi. |
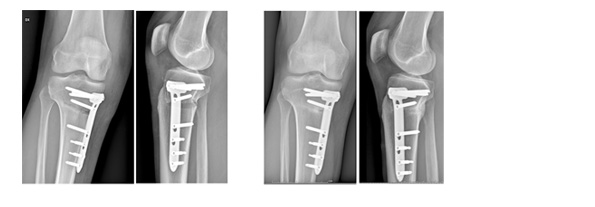
Si riproduce in questa maniera una correzione controllata dell'asse di tutto l'arto, con l'effetto immediato di uno spostamento della linea di carico via dal comparto sofferente nel centro del ginocchio, o qualora fosse bisogno nei casi più importanti, anche nel comparto controlaterale ancora in buono stato. Un ginocchio a X diventa allora dritto, o se necessario, per ipercorrezione lievemente a O ( valgo ). Il grande vantaggio di questo intervento per il paziente sta nel fatto di ritardare un'eventuale intervento protesico, in letteratura il tasso di soddisfazione del paziente supera il 90% dopo 10anni! Quando, per forza delle cose, avanza l'usura anche nel comparto allora ancora sano, si deve comunque considerare una protesizzazione, la quale rappresenta tuttora l'unico trattamento risolutivo dell'artrosi. Il ginocchio valgo, a X, viene trattato nella stessa maniera, con la differenza che l'osteotomia normalmente è situata nella parte inferiore del femore. |
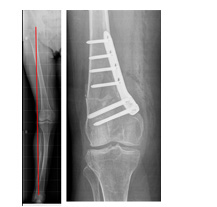
Esistono, molto raramente, ginocchia che hanno una deformazione talmente complessa con la necessità di eseguire in contemporaneo sia una correzione tibiale, sia femorale. |
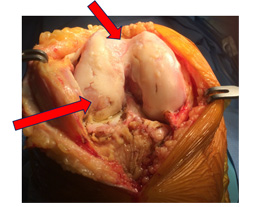
Il trattamento comprende quindi, oltre alle rare cure conservative o interventi correttivi come le osteotomie, le soluzioni protesiche, da approfondire nei capitoli dedicati.Oltre alla sofferenza legata all’usura diffusa, la cartilagine può essere compromessa da altre patologie più localizzate:Anche le lesioni cartilaginei portano a incongruenze delle faccetta articolari e persino questi possono secondariamente favorire l'evoluzione artrosica. |
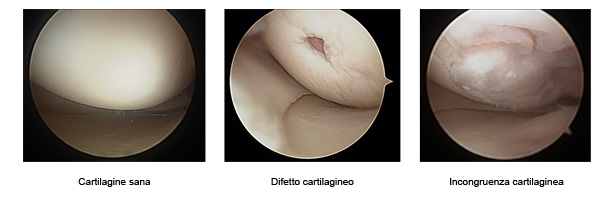
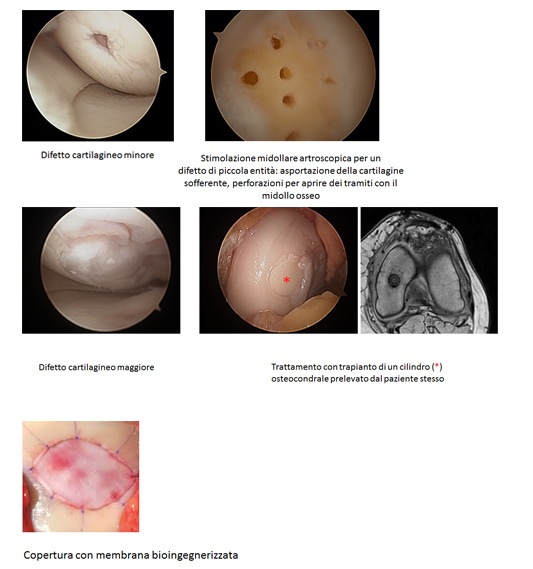
La diagnosi precoce è allora fondamentale, richiede una buona valutazione strumentale con radiografia e specialmente RMN e necessità di un appropriato trattamento per evitare la degenerazione dell'intera articolazione. Distinguiamo due gruppi di lesioni: le traumatiche, da intendere come distacco fratturativo di un frammento di cartilagine con o senza elemento osseo e le lesioni osteocondrali, non dovute a un evento accidentale, ma di natura evolutiva su base di un'alterazione dell'osso subcondrale (osteocondrite dissecante OCD, morbo di Ahlbaeck). Con la RMN si riesce a tipizzare il frammento e valutare la sua entità per l'impostazione del trattamento idoneo, che può variare molto tra i due gruppi: |
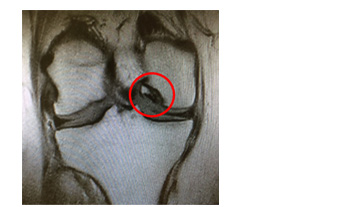
Frammenti cartilaginei di diametro minimo possono essere riassorbiti e se il paziente non presenta alterazioni funzionali del ginocchio, vi è la rara indicazione al trattamento conservativo. |
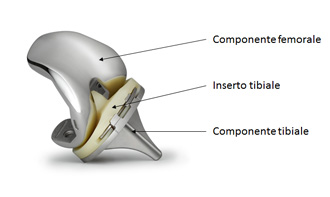
Una protesi viene impiantata nel ginocchio sofferente e degenerato quando la terapia conservativa come la fisioterapia, le terapie fisiche e/o farmacologiche (sostanze che inibiscono dolore e infiammazione o che tutelano la cartilagine) falliscono. La protesi articolare rimane tuttora – nonostante tutte le speranze in trattamenti con cellule staminali, etc – l'unico trattamento risolutivo dell'artrosi. Altre indicazioni possono essere esiti traumatici, instabilità legamentose, necrosi ossee e patologie articolari come per esempio l'artrite reumatoide. Scopo dell'impianto è di ridare al ginocchio una liscia superficie di scivolamento, che rispecchia la forma e la funzione articolare di un ginocchio sano. Durante l'intervento vengono sostituito con delle componenti metalliche sottili solo le superfici articolari usurate, cercando di resecare meno osso possibile e di conservare o ripristinare la propria guida legamentosa. Secondo la localizzazione e il grado del processo degenerativo, uso i seguenti tipi di impianto: |
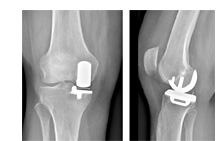
Con questa sostituzione parziale del ginocchio viene rivestito solo un comparto articolare ( interno o esterno ). Questa variante protesica rappresenta il tipo più piccolo degli impianti e presuppone l’integrità legamentosa del ginocchio (specialmente del legamento crociato anteriore ).
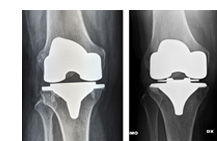
La variante più frequentemente utilizzata, che prevede la protesizzazione di entrambi i comparti femoro-tibiali, a scelta anche della rotula. L’assenza dei legamenti crociati non è una controindicazione.
Distinguiamo due sottotipi differenti: modello PS (postero-stabilizzato) con sacrificio del legamento crociato posteriore e il modello CR (cruciate retaining) per la conservazione del LCP nel paziente giovanile, attivo. L’ultima generazione ( XP ) prevede addirittura la conservazione di entrambi i legamenti crociati.
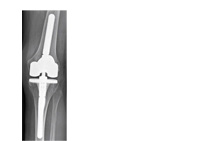
In caso di insufficienza dell’apparato capsulo-legamentoso e in caso di grave perdita ossea, la stabilità articolare può essere assicurata da un impianto protesico particolarmente guidato, ma il grado del movimento sarà tanto più limitato quanto maggiore il vincolo protesico.
Ognuno di questi tipi protesici esiste in varie forme, misure e leghe di metallo e garantisce una soluzione individuale per ogni paziente. La scelta dell’impianto si basa però anche su fattori come altezza/peso, attività fisica, età, qualità ossea e lo stile di vita, nonché le proprie esigenze del paziente. La riabilitazione prevede la tutela con 2 stampelle per un periodo da 2 a 4 settimane e un recupero graduale di articolarità, forza e movimento preferibilmente da proseguire in una struttura riabilitativa.
|